







供稿人:张展艺、孙畅宁 供稿单位:西安交通大学精密微纳制造技术全国重点实验室 发布日期:2025-04-27
广义骨组织包括骨和骨膜,这两部分协同作用,在缺损区域内实现更快速、更高质量的骨再生。但构建仿生骨膜支架并将其与骨支架有效整合仍然是一个挑战。目前报道的骨膜支架通常采用单独制造然后缝合或包裹的方法,但物理连接容易在植入后发生分层,影响骨再生效果。仿生骨-骨膜一体化支架能够模拟天然骨-骨膜结构,有效促进骨缺损修复。然而,如何实现支架的集成制造和界面稳定性一直是研究难点。
北京航空航天大学生物科学与医学工程学院牛旭峰教授团队[1]在仿生骨-骨膜一体化支架的连续制造方面取得重要研究进展。如图1所示,该团队提出的连续制造策略,通过将3D打印和静电纺丝技术相结合,成功构建了具有稳定双层结构的BP-IMCS支架。
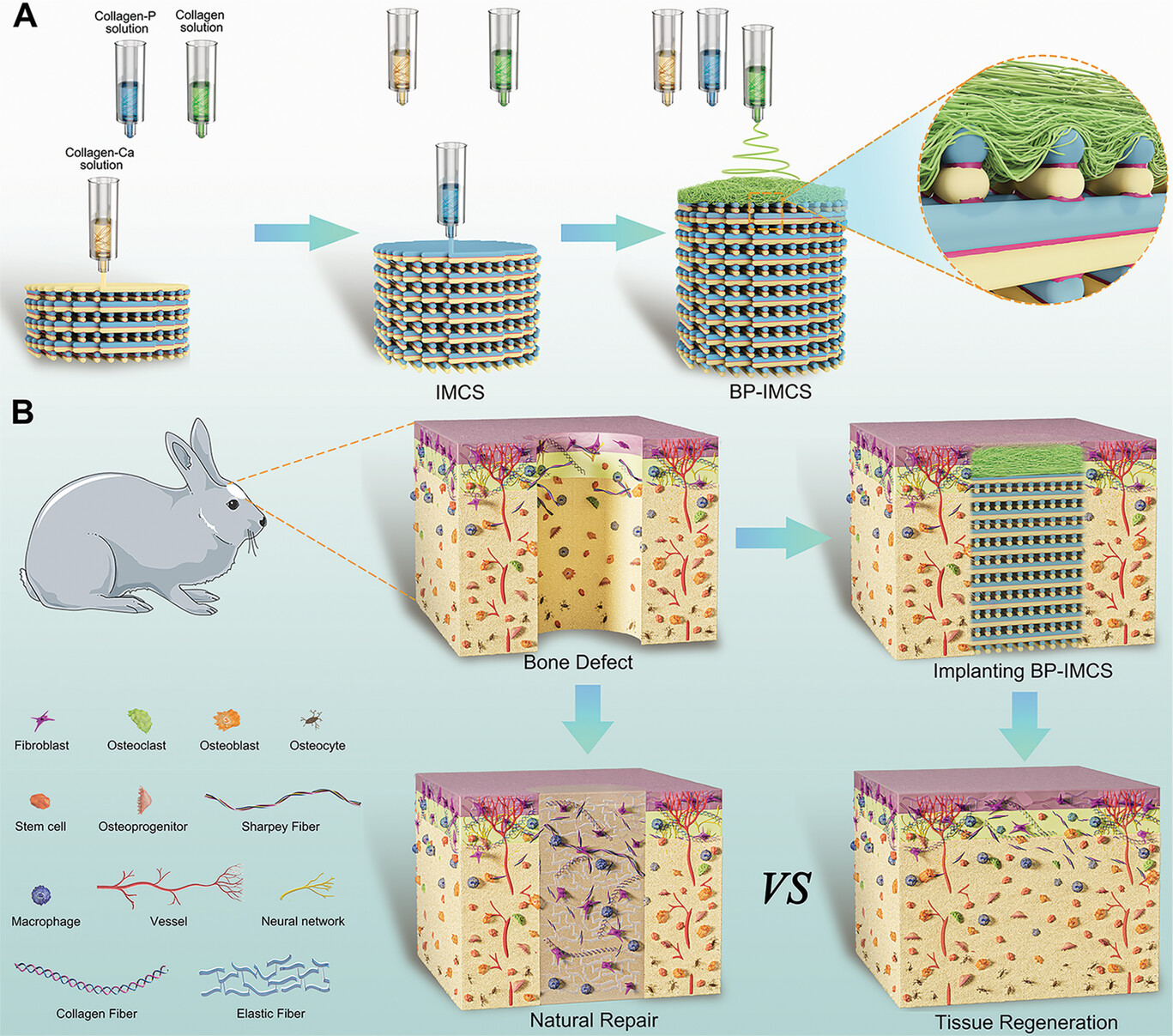
图1 BP-IMCS 的连续制造策略和体内植入示意图。A) 结合3D打印和电纺丝技术的BP-IMCS连续制造策略。B) BP-IMCS 植入人体后的骨修复效果
BP-IMCS支架由上层的BP(仿生骨膜)和下层的IMCS(原位矿化胶原支架)组成。BP层由静电纺丝制成的致密胶原蛋白纳米纤维构成,有效阻止了纤维组织的侵袭,而通过3D打印得到的IMCS层则能够促进成骨分化,两者协同作用,显著提高了骨再生效率。
连续制造策略的关键在于将BP层在湿润条件下立即覆盖在IMCS层上,从而实现了电纺纤维与3D打印纤维之间的紧密结合和稳定界面。与传统支架相比,BP-IMCS的界面结合力更强,结构稳定性更高,能够在植入后抵抗摩擦力,避免分层现象。
体外细胞实验表明,BP-IMCS支架具有良好的生物相容性,并且BP层有效阻止了网状纤维组织的侵袭,为骨再生提供了充足的空间。同时,BP-IMCS支架在兔颅骨缺损修复实验中表现出优异的性能。如图2所示,植入2个月后,BP-IMCS组的新骨形成量最多,骨缺损修复效果最佳。

图2 体内植入后新形成骨的显微CT图像和形态分析。A)在兔子颅骨缺损部位植入支架的示意图。B)骨体积/组织体积、C)骨小梁厚度、D)骨小梁分离度、E)骨小梁数量和F)各向异性度(n=4,★: p<0.05,NS: p>0.05)。G)植入后缺损部位的Micro-CT图像三维重建模型
这项研究成果为骨-骨膜一体化支架的制造提供了新的思路,具有重要的科学研究意义和工程应用价值。未来,BP-IMCS支架有望应用于临床骨缺损修复,为患者带来福音。此外,连续制造策略还可以应用于其他异质结构的组织构建,例如骨-软骨、骨-肌腱、胸骨-胸膜、肺-胸膜等,为组织工程和再生医学领域的发展提供新的解决方案。